El cáncer ginecológico es cualquier tipo de cáncer que comienza en los órganos del aparato reproductor de la mujer. Aunque nos referimos a ellos como un grupo, cada cáncer ginecológico es particular. Cada uno tiene sus propios signos, síntomas y factores de riesgo (cosas que pueden aumentar sus probabilidades de contraer cáncer).
Los 5 tipos principales de cáncer ginecológico son:
• Cáncer de cuello uterino (cervicouterino): Comienza en el cuello del útero, la parte inferior del útero (o matriz).
• Cáncer de ovario: Comienza en los ovarios, los cuales están situados a cada lado del útero.
• Cáncer de útero: Comienza en el útero, el órgano en forma de pera ubicado en la pelvis de la mujer, donde se desarrolla el bebé cuando la mujer está embarazada.
• Cáncer de vagina: Comienza en la vagina, el conducto en forma de tubo que va desde la base del útero a la parte exterior del cuerpo. También se le llama canal del parto.
• Cáncer de vulva: Comienza en la vulva, es decir, la parte externa del aparato reproductor femenino, que incluye los labios interiores y exteriores de la vagina, el clítoris y la abertura de la vagina junto con sus glándulas.
Síntomas y signos del cáncer ginecológico
Los signos y síntomas que se nombran aquí tienen que ver por lo general con el cáncer ginecológico. Sin embargo, no todas las mujeres que tienen cáncer ginecológico presentan los mismos síntomas. A veces es difícil reconocer los síntomas debido a que pueden ser causados o podrían estar relacionados con otras enfermedades. Por eso es importante prestarle atención a su cuerpo y saber lo que es normal para usted.
¿QUÉ ES EL CÁNCER DEL CUELLO UTERINO?
Cuando el cáncer empieza en el cérvix se llama cáncer de cérvix o cáncer cervical. El cérvix es una parte del aparato reproductor de la mujer, es la parte más baja y estrecha del útero que conecta con la parte superior de la vagina. El cáncer de cérvix es el segundo tipo de cáncer más común entre las mujeres de 15 a 44 años, y el quinto más común entre las mujeres europeas de todas las edades.
Casi todos los cánceres de cérvix son causados por el virus del papiloma humano (VPH), al cual se está expuesto tan pronto como se es sexualmente activo. El VPH es un virus extremadamente común. En algún momento de nuestra vida la mayoría de nosotros tendrá contacto con el virus.
La infección normalmente desaparece sin ningún tratamiento pero ciertos tipos de VPH pueden persistir. Los chequeos regulares son necesarios para detectar estas infecciones persistentes o recurrentes. Los VPH comprenden un amplio grupo de virus y hay algunos de bajo y otros de alto riesgo.
¿Cómo se puede prevenir el cáncer de cuello uterino?
La citología consiste el tomar muestras del cérvix que son examinadas para detectar anomalías que puedan convertirse en cáncer en el futuro. Si se detecta de manera temprana el cáncer cervical invasivo en mujeres jóvenes puede ser tratado de forma conservadora (conización, traquelectomía) que permite preservar la fertilidad.
Los programas de chequeo cervical recomiendan:
• Comenzar los chequeos a los 20-30 años, pero preferiblemente no antes de los 25-30, dependiendo de la incidencia de cáncer de cérvix en el país. (El objetivo es evitar tratamientos innecesarios y posibles complicaciones en el embarazo porque los cambios relativos al VPH normalmente desaparecen por sí mismos en la mayoría de las mujeres jóvenes).
• Continuar con los chequeos cada 3 o 5 años hasta la edad de 60-65 años.
• Se puede dejar de hacer chequeos en mujeres mayores de 65 años con tres o más chequeos consecutivos normales.
• Prestar especial atención a mujeres mayores que nunca se han hecho un chequeo porque están en riesgo elevado de cáncer de cérvix.
La citología es una forma de detectar células anormales en el cérvix:
En ambos tests se recogen las células del cérvix y se analizan bajo el microscopio. Un resultado anormal del Pap implica que será necesario realizar otras pruebas para averiguar si existe un cáncer o pre-cáncer.
Este test se añade a algunos programas de chequeo cervical porque ayuda a identificar mujeres que tienen un tipo de VPH de elevado riesgo. Los test de VPH se pueden usar para chequeos primarios en mujeres de más de 30 años y hasta la edad máxima de los chequeos, que puede variar entre los 60-70 años.
Los test de VPH se utilizan de 3 formas:
1- Pruebas primarias de cáncer de cérvix
2- Triaje: si algún test Pap o citología basada en líquido muestra los primeros signos de cambios anormales en las células, la muestra pasa al test VPH. Se el HPV da positivo, es decir, se encuentra un altoriesgo de VPH, se ofrece a la mujer la posibilidad de hacerse una colposcopia (una vista detallada del cérvix utilizando un instrumento de aumento llamado colposcopia). Si no hay VPH (resultado del test negativo), la mujer puede volver al programa regular de chequeos cada 3-5 años.
3- Test de cura: si la muestra es VPH negativo después de que las células anormales hayan sido tratadas, la mujer puede volver a los chequeos regulares. La repetición de la colposcopia se ofrece si después del tratamiento se encuentra VPH. El test Pap, la citología basada en líquido y el test VPH sirven únicamente para prevenir el cáncer de cérvix. No sirven para identificar otros tipos de cánceres ginecológicos como de ovarios, uterino, vaginal o de vulva. Así que incluso siguiendo chequeos cervicales regulares, es importante consultar al médico sobre cualquier señal o síntoma anormal
Son tres las vacunas que protegen contra la infección persistente causada por diferentes tipos de VPH, incluyendo 2 tipos de alto riesgo que producen el 70% de los cánceres cervicales. Aun así, los chequeos siguen siendo críticos para proteger a las mujeres del cáncer cervical porque la vacunación HPV reduce el riesgo de desarrollar el cáncer pero no lo erradica.
Las tres vacunas HPV se administran en 2 o 3 inyecciones en unos 6-12 meses. Las chicas quedan más protegidas si reciben todas las dosis y tienen tiempo de desarrollar una respuesta inmune antes de ser sexualmente activas. Muchos países europeos han introducido ahora la vacunación contra el VPH en sus programas rutinarios para chicas entre 10-14 años. Pero en muchos países, son menos chicas de las esperadas las que han recibido la vacuna, y la edad objetivo, financiación y entrega de las vacunas difiere mucho dentro de Europa.
VPH también puede producir verrugas genitales y otros cánceres, incluyendo cáncer de pene o de ano. En el futuro, más países pueden introducir la vacuna VPH para chicos dependiendo de su efectividad y coste eficiencia.
Factores
• Fumar
• Otras infecciones como herpes y clamidia
• VIH e inmunodeprimidos como después de un trasplante
• Tener varios hijos
• Múltiples parejas sexuales y edad temprana de primeras relaciones sexuales
• Historia personal de cáncer ginecológico o de otro tipo
• Historia familiar de cáncer cervical
¿QUÉ ES EL CÁNCER DE OVARIO?
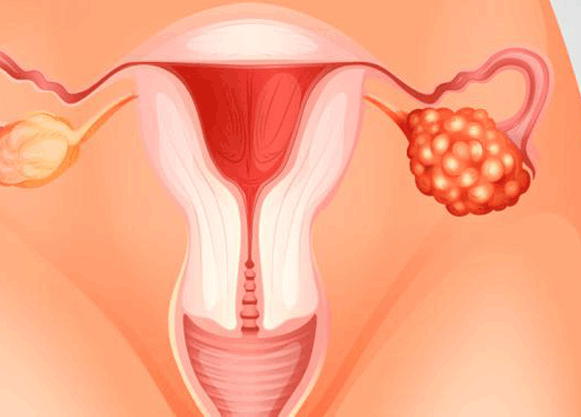
Cuando el cáncer comienza en los ovarios, se llama
cáncer de ovario. Las mujeres tienen dos ovarios
ubicados en la pelvis, uno a cada lado del útero.
Los ovarios producen hormonas femeninas y óvulos.
Hay dos tipos de cáncer ginecológico muy poco comunes que se parecen al cáncer de ovario:
El cáncer de las trompas de Falopio, comienza en las trompas de Falopio, que son los conductos a través de los cuales los óvulos pasan de los ovarios al útero.
El cáncer peritoneal primario comienza en el peritoneo, que es el tejido que reviste los órganos del abdomen.
¿QUÉ ES EL CÁNCER DE ÚTERO?
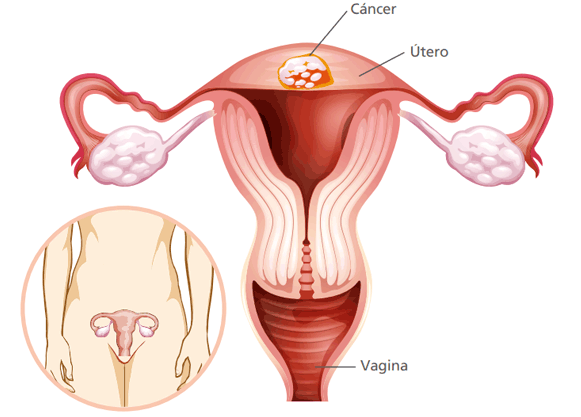
Cuando el cáncer comienza en el útero se llama cáncer de útero. El útero es un órgano en forma de pera ubicado en la pelvis de la mujer. También denominado matriz, el útero es el lugar en el que se desarrolla el bebé cuando la mujer está embarazada.
Hay dos tipos principales de cáncer de útero:
Cáncer de endometrio: Es el tipo de cáncer de útero más común. El cáncer de endometrio se forma en el revestimiento del útero, llamado endometrio.
Sarcoma uterino: Es un tipo raro de cáncer de útero que se forma en el músculo u otro tejido del útero.
Si el cáncer de útero se detecta en sus etapas iniciales, el tratamiento es más eficaz.
¿QUÉ ES EL CÁNCER DE VAGINA Y VULVA?
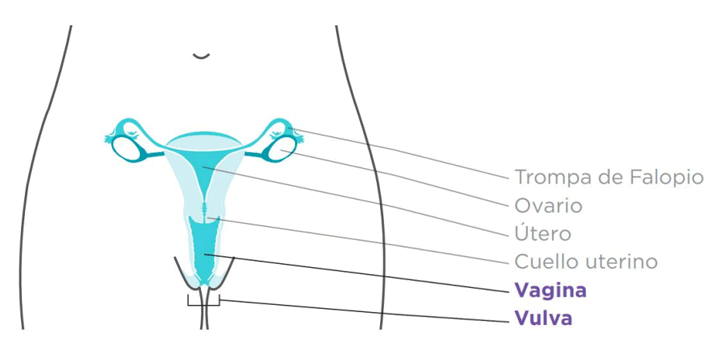
Aunque todas las mujeres corren el riesgo de contraer estos cánceres, muy pocas los contraerán. Los cánceres de vagina y vulva no son muy comunes. En conjunto, los cánceres de vagina y vulva representan entre el 6 y el 7 por ciento de todos los cánceres ginecológicos diagnosticados.
¿Hay formas de detectar el cáncer de vagina en etapas tempranas?
Las mejores formas de detectar temprano el cáncer de vagina son: ir al médico periódicamente para hacerse una consulta de rutina y hablar con su médico si tiene signos o síntomas. La prueba de Papanicolaou no detecta el cáncer de vagina. El único cáncer que la prueba puede detectar es el cáncer de cuello uterino. El médico puede hacerle un examen pélvico para detectar signos de cáncer de vagina, como por ejemplo bultos o cambios en la vagina o le puede hacer una biopsia que ayuda a diagnosticar el cáncer de vagina. Si ha tenido células anormales del cuello uterino o cáncer de cuello uterino, podría correr mayor riesgo de contraer otros cánceres asociados con el VPH, como el cáncer de vagina. Su médico podría recomendarle otros exámenes o visitas de seguimiento para la detección del cáncer de vagina.
Diagnostico
¿Hay formas de detectar temprano el cáncer de vulva?
Las mejores maneras de detectar el cáncer de vulva en sus etapas tempranas son visitar al médico periódicamente para hacerse una consulta de rutina y hablar con su médico si tiene algún signo o síntoma de cáncer de vulva por un período de dos o más semanas. La prueba de Papanicolaou no detecta el cáncer de vulva. El único cáncer ginecológico que puede ser detectado con la prueba de Papanicolaou es el cáncer de cuello uterino. El médico podría hacerle un examen físico para detectar cambios en la piel o podría hacerle una biopsia, que facilita el diagnóstico del cáncer de vulva. Si ha tenido células anormales del cuello uterino o cáncer de cuello uterino, podría correr mayor riesgo de contraer otros cánceres asociados con el VPH, como el cáncer de vulva. Su médico podría recomendarle otros exámenes o visitas de seguimiento para la detección del cáncer de vulva.

